Com tema ainda considerado tabu, Curitiba apresenta uma das piores colocações no ranking de desempenho do Ministério da Saúde sobre HIV/Aids.
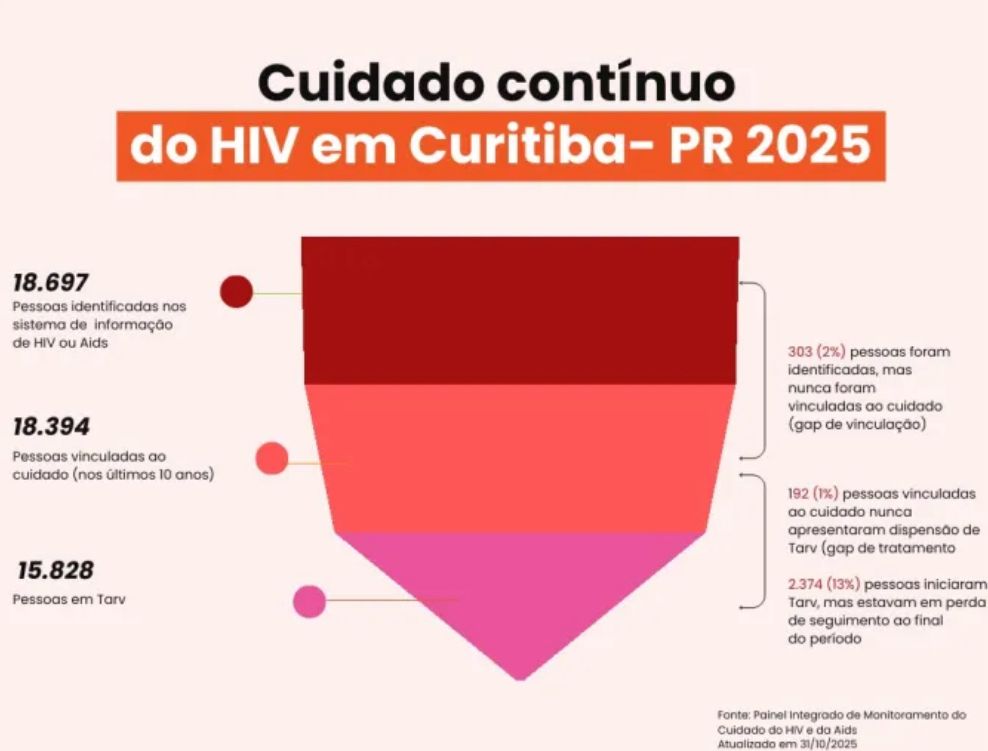
No início dos anos 1980, quando o diagnóstico de HIV ainda se assemelhava mais a uma sentença, o medo se misturava ao desconhecido. Quatro décadas depois, a história parece ter mudado, mas não o suficiente. Hoje, em Curitiba, segundo dados do Painel Integrado de Monitoramento do Cuidado do HIV e da Aids, 18.647 pessoas vivem com HIV.
Dos 55.891 paranaenses identificados vivendo com HIV (dados da Secretaria de Estado da Saúde do Paraná (Sesa-PR) até setembro de 2025), a grande maioria está em tratamento e controlada. Contudo, milhares de histórias, após o diagnóstico, simplesmente desaparecem do sistema. O caso da epidemia hoje não é mais sobre o combate ao vírus em laboratório, mas sobre a falência das instituições em garantir que o tratamento, já universalizado, chegue e permaneça na vida de quem precisa.
O mês de dezembro marca o mês mundial da luta contra a Aids. A pergunta que fica é: se o vírus se tornou indetectável no sangue de quem possui acesso de forma efetiva e se trata corretamente, por que ainda é tão visível no preconceito?
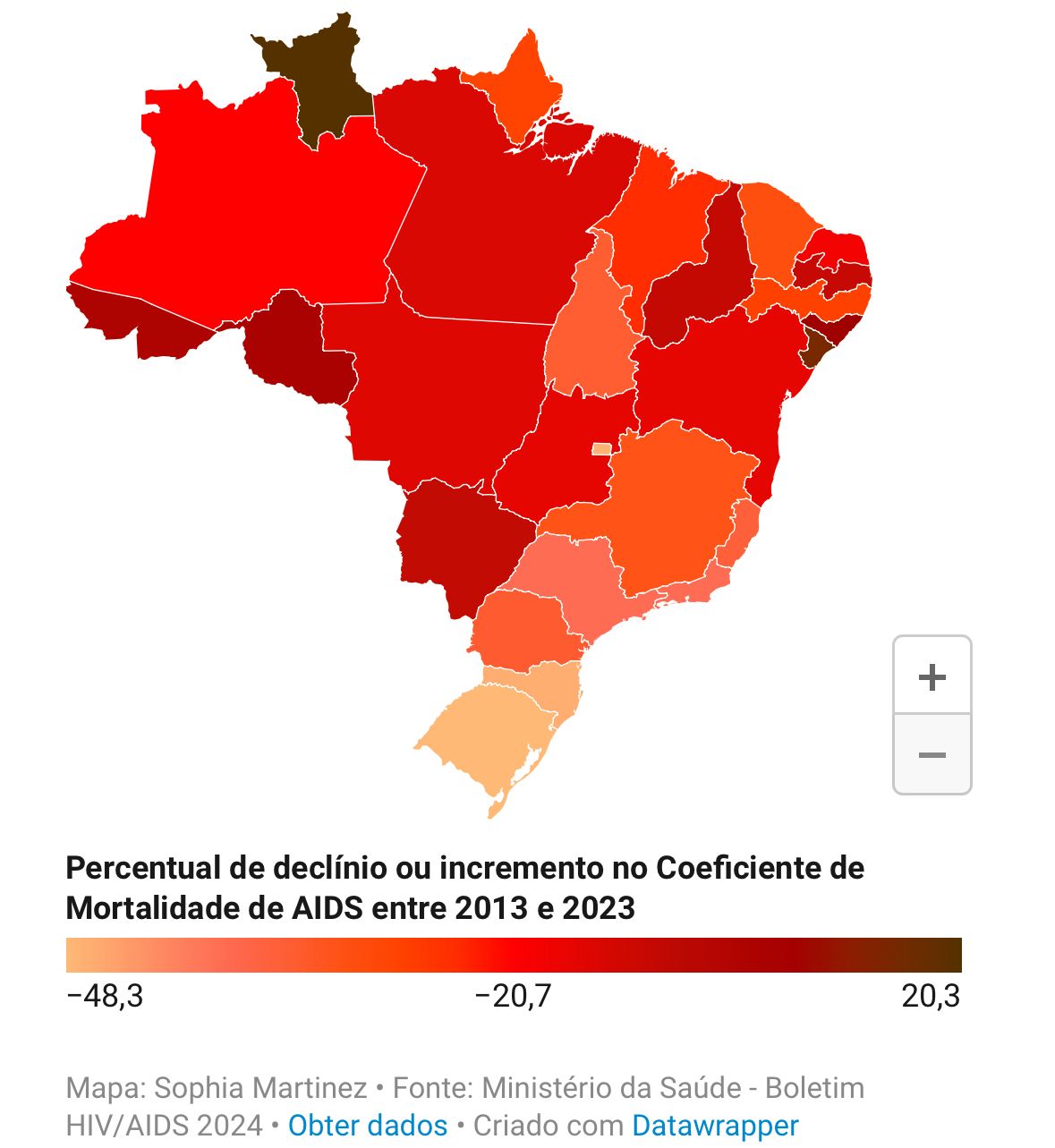
Percentual de declínio ou incremento do coeficiente de mortalidade padronizado de aids (por 100.000 hab.)segundo Unidade Federativa de residência, por ano de diagnóstico. Brasil, 2013 e 2023
Entre 2013 a 2023, observou-se uma redução de 32,9% no coeficiente padronizado de mortalidade por aids no Brasil, que passou de 5,7 para 3,9 óbitos por 100 mil habitantes (Figura 18 e Tabela 33). Essa queda foi registrada na maioria das UF, exceto em quatro estados, que apresentaram aumento nos coeficientes: Roraima, Sergipe, Alagoas e Rondônia
Por que falar sobre HIV em 2025?
“Se fala tanto em liberdade de expressão, mas é algo muito fechado, muito abafado falar sobre o HIV. Esse preconceito não era mais para existir. A pessoa não se abrir, não falar, viver com isso fechado dentro de si… Acho que deveria ter acabado há muito tempo”, desabafa um participante do Grupo Reatar, projeto que há mais de vinte anos dá espaço à escuta e à troca entre pessoas vivendo com o vírus no Hospital de Clínicas de Curitiba.
Desde 2013, o Brasil estabelece que toda pessoa diagnosticada com HIV tem direito imediato à terapia antirretroviral (TARV), sem depender da carga viral. Em Curitiba,de acordo com dados do boletim epidemiológico mais recente (2024) da Secretaria Municipal de Saúde mais de 15 mil pessoas estão em tratamento e, dessas, 9.550 têm carga viral indetectável, o que significa que, além de não adoecerem, não transmitem o vírus sexualmente.
Casos notificados de HIV/aids por ano diagnóstico segundo categoria de exposição. Curitiba 2007-2023
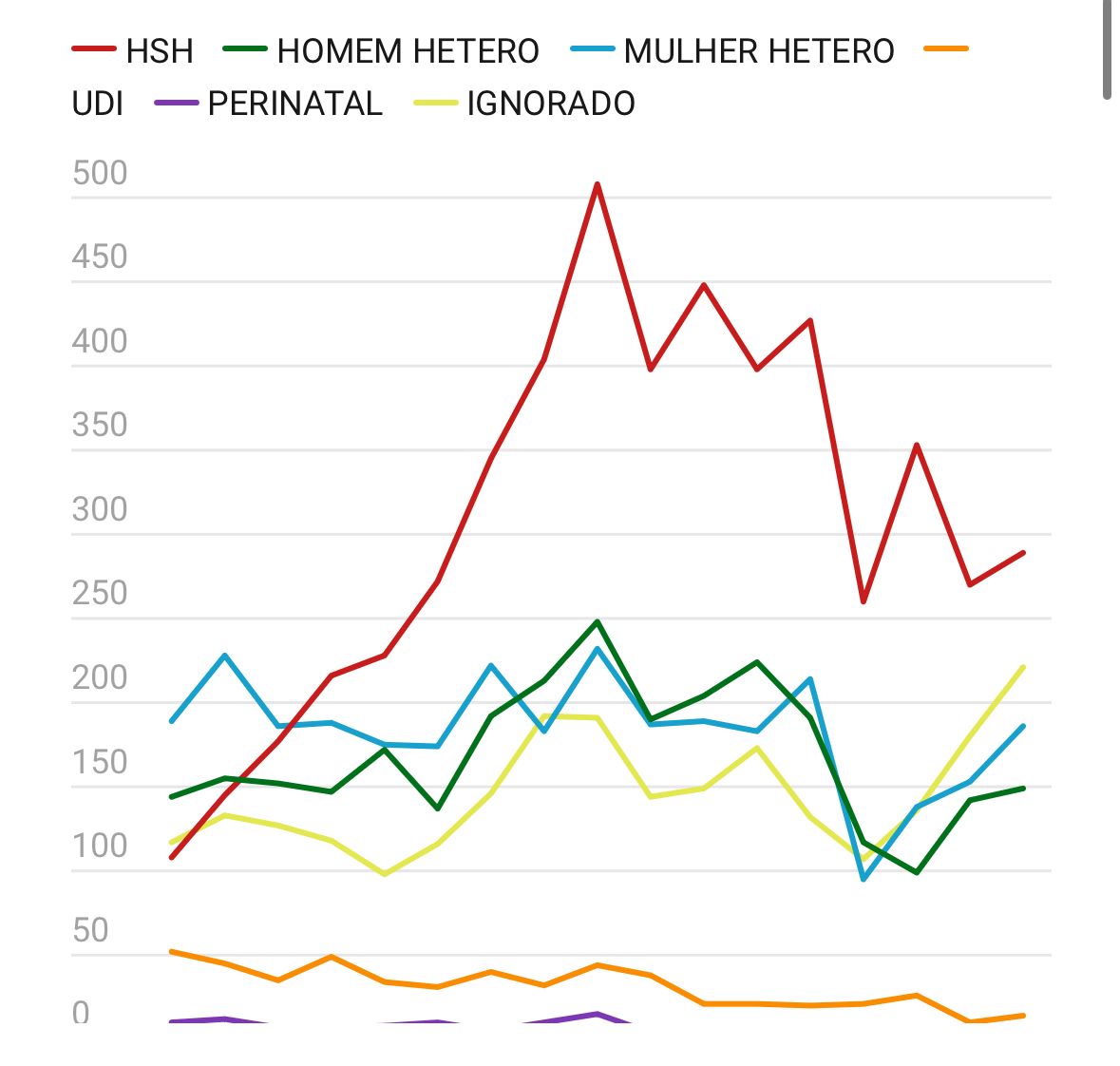
Para a enfermeira e coordenadora de Vigilância Epidemiológica de Doenças Crônicas Transmissíveis da Secretaria Municipal de Saúde de Curitiba, Liza Regina Bueno Rosso, a explicação está no diagnóstico precoce. “A gente teve diminuição dos casos de Aids, que são as formas mais avançadas da doença. Isso mostra que estamos identificando as pessoas antes do adoecimento, em estágios iniciais, com acesso mais rápido ao tratamento”, explica.
Número de casos
Mas o número de pessoas fora do radar preocupa. No Paraná, 7.149 pessoas que iniciaram a TARV não retornaram ao cuidado em 2025, segundo a Secretaria de Estado da Saúde do Paraná (Sesa-PR). Em Curitiba, 303 pessoas diagnosticadas jamais começaram o tratamento. Esses hiatos — de vinculação e de adesão — revelam que o problema não está apenas na infecção, mas na dificuldade de falar, acolher e agir. São histórias interrompidas há meses ou anos — pessoas que já estiveram conectadas ao sistema de saúde, mas que, por diferentes motivos, se afastaram por longos períodos, perdendo o acompanhamento e o controle da carga viral. Cada afastamento é uma porta aberta para que o vírus volte a se multiplicar em silêncio. “Acho que hoje ainda existe preconceito, principalmente contra o pobre. É muito difícil o início do tratamento”, relata um dos participantes do Reatar.
Mesmo quando conseguem começar o acompanhamento, há quem não consiga seguir adiante. Em 2025, 579 paranaenses e 185 curitibanos interromperam a TARV recentemente. São rupturas mais curtas, mas igualmente perigosas: bastam algumas semanas sem medicação para que a carga viral volte a subir e a transmissibilidade aumente, como explica a enfermeira.
Outro fenômeno preocupante é o aumento de casos entre jovens de 15 a 34 anos, que representam 23,2% dos diagnósticos nacionais, conforme aponta o Boletim Epidemiológico HIV/Aids 2024, publicado em dezembro de 2024 pelo Ministério da Saúde. Em Curitiba, a faixa etária de 25 a 39 anos concentra o maior número de homens que convivem com HIV, enquanto entre as mulheres, a maior incidência está entre 40 e 59 anos.
Entre as capitais brasileiras, Curitiba tem um dos menores coeficientes de mortalidade por Aids do Brasil: 3,8 óbitos por 100 mil habitantes, abaixo da média nacional de 3,9. Mas ocupa o 24º lugar entre as 27 capitais no ranking de desempenho do Ministério da Saúde, presente no Boletim, que combina indicadores de detecção, mortalidade e testagem.
Na prática, significa que há eficiência em alguns pontos, como diagnóstico e acompanhamento , mas deficiências em outros, como vinculação e continuidade de tratamento. O índice composto é uma medida utilizada para avaliar Unidades Federativas, capitais e municípios com 100 mil habitantes ou mais, considerando um conjunto de indicadores. Esses indicadores incluem a taxa de detecção de Aids, a taxa de detecção de Aids em crianças menores de cinco anos, a taxa de mortalidade por aids e a primeira contagem de CD4 nos últimos cinco anos.
Glossário
A “primeira contagem de CD4” é o primeiro exame laboratorial realizado após o diagnóstico de HIV para medir quantas células CD4 existem no sangue da pessoa. Essas células são um tipo de glóbulo branco fundamental para o sistema imunológico e são alvo do HIV. Esse exame serve para indicar o quanto o sistema de defesa do organismo já foi impactado pelo vírus e ajuda os médicos a definir o início do tratamento e o risco de infecções oportunistas, explica o médico infectologista e atual coordenador do Grupo Reatar, Jean Marcel Lemes.
Nos municípios do entorno de Curitiba, como Paranaguá (4º), Foz do Iguaçu (43º), Pinhais (58º) e Fazenda Rio Grande (88º) aparecem com índices melhores que a capital, que não foi incluída no ranking de top 100 cidades classificadas pelo índice composto. “O que ainda a gente precisa trabalhar é os casos que fazem diagnóstico e não iniciam o tratamento, que ainda é um indicador que a gente precisa melhorar”, ressalta a coordenadora.
Curitiba, segundo a Secretaria Municipal de Saúde, realiza mais de 100 mil testes de HIV por ano, entre exames rápidos, convencionais e autotestes. “Hoje, o público jovem é o que mais procura os serviços de prevenção, como a PrEP (profilaxia pré-exposição)”, explica Lisa Rosso. “Mas ainda enfrentamos estigma e desinformação, o que afasta pessoas da testagem.”
Há armários digitais, entrega pelos Correios e centros de testagem que funcionam sem agendamento, tentativas de romper barreiras. Mas as barreiras não são apenas logísticas. São também simbólicas. “Curitiba descentralizou o atendimento desde 2014. Hoje, a pessoa pode escolher a unidade onde quer ser atendida, mesmo fora do seu bairro, para reduzir o estigma. E temos protocolos para atender casos graves de forma prioritária”, detalha a enfermeira.
Panorama histórico da cobertura
A história da cobertura jornalística sobre HIV/Aids no Brasil é marcada por pânico, sensacionalismo, silêncios e, em raros momentos, coragem. A epidemia de HIV/Aids não apenas afetou a saúde pública, mas impactou profundamente as práticas, rotinas e paradigmas do jornalismo nacional. Desde a década de 1980, o tema foi acompanhado de perto pelos principais veículos, mas as abordagens nem sempre fomentaram o acesso à informação de qualidade ou o combate ao estigma.
“A primeira vez que ouvi falar sobre o HIV foi em 1986. Fiquei sabendo por causa do Cazuza, escutava muitas músicas dele desde quando era piá. Fiquei sabendo do vírus, mas não me cuidava porque era novo, tinha 15 anos. Vivia bêbado e drogado. O dia e a noite inteira. Nem dormia”, relata um participante do Reatar. O depoimento ilustra como a epidemia chegou ao imaginário popular mediada por rostos famosos, mas também por narrativas de medo e morte.
Anos 1980: O pânico e a “peste gay”
Nos anos 1980, quando os primeiros casos surgiram no país, a imprensa reproduziu o alarme global. Manchetes como “A sombra da Aids”, “Vírus atinge também grupo dos ‘gays’ sadios” e “Aids – a paranóia da doença se espalha” refletiram o pouco conhecimento científico disponível e muito preconceito. A Revista Manchete publicou dezenas de matérias chamando a Aids de “doença misteriosa dos homossexuais”, com discursos alarmistas e sem abordagem educativa.
O termo “peste gay” consolidou-se nos veículos impressos, criando o conceito de “grupo de risco” que estigmatizou populações LGBTQIA+, pessoas que usam drogas e profissionais do sexo. Esse enquadramento midiático perpetuou preconceitos, silenciou narrativas de pessoas que conviviam com HIV e priorizou fontes médicas, marginalizando vozes diretamente afetadas pela epidemia.
Um dos episódios mais emblemáticos do sensacionalismo foi a capa da revista Veja de abril de 1989, que estampou o cantor Cazuza debilitado, sob o título “Uma vítima de Aids agoniza em praça pública”. A imagem, publicada sem autorização, expôs a intimidade do artista e o reduziu a um símbolo de morte e sofrimento. O episódio gerou indignação da família e críticas à exploração sensacionalista da doença.
Anos 1990-2000: Avanços no tratamento, silêncio na mídia
Na mesma década, o sociólogo Herbert de Souza, o Betinho, que contraiu HIV em transfusões de sangue, fundou a Associação Brasileira Interdisciplinar de Aids (Abia) em 1987, tornando-se a primeira pessoa convivendo com HIV a presidir uma ONG de enfrentamento à doença no Brasil. Betinho transformou seu drama pessoal em causa pública e impulsionou a criação da “Lei Betinho”, que determinou o controle rigoroso dos bancos de sangue.
Nos anos 1990, a chegada do coquetel antirretroviral mudou o rumo da epidemia. Em 1991, o Ministério da Saúde iniciou a distribuição gratuita de medicamentos pela rede pública. Em 1996, a Lei 9.313 estabeleceu a distribuição gratuita de antirretrovirais para todas as pessoas vivendo com HIV no Brasil. A mortalidade caiu drasticamente, e o país passou a ser referência internacional no tratamento da Aids.
Mas, paradoxalmente, à medida que o vírus deixou de matar com a mesma rapidez, a cobertura midiática também diminuiu. “Quando descobri o vírus foi um choque muito violento. Tentei um suicídio. Porque na época que me contaminei, em 1990, era uma cultura da morte, então era muito difícil trabalhar toda essa situação”, relata um participante do Reatar. Esse depoimento mostra que mesmo com os avanços, o peso do estigma continuou presente.
Anos 2000-2020: Esquecimento e campanhas superficiais
A partir dos anos 2000, o HIV praticamente desapareceu da pauta dos grandes veículos de comunicação, exceto por campanhas pontuais do Ministério da Saúde, geralmente concentradas no Carnaval. Estudo que analisou 110 peças de comunicação do Ministério da Saúde entre 2012 e 2022 revelou lacunas graves: 81% das campanhas focaram em prevenção primária (preservativos, PrEP, PEP) e 93% em prevenção secundária (testagem), mas apenas 8% abordaram o combate ao estigma e ao preconceito.
As peças comunicacionais apresentaram informações superficiais, com frases imperativas (“use camisinha”, “faça o teste”) e ausência de debate sobre prazer, sexualidade, prevenção combinada e enfrentamento dos determinantes sociais da saúde. A PrEP e a PEP, oferecidas gratuitamente pelo SUS desde 2015 e 2017, foram citadas sem explicações detalhadas sobre funcionamento, acesso ou eficácia.
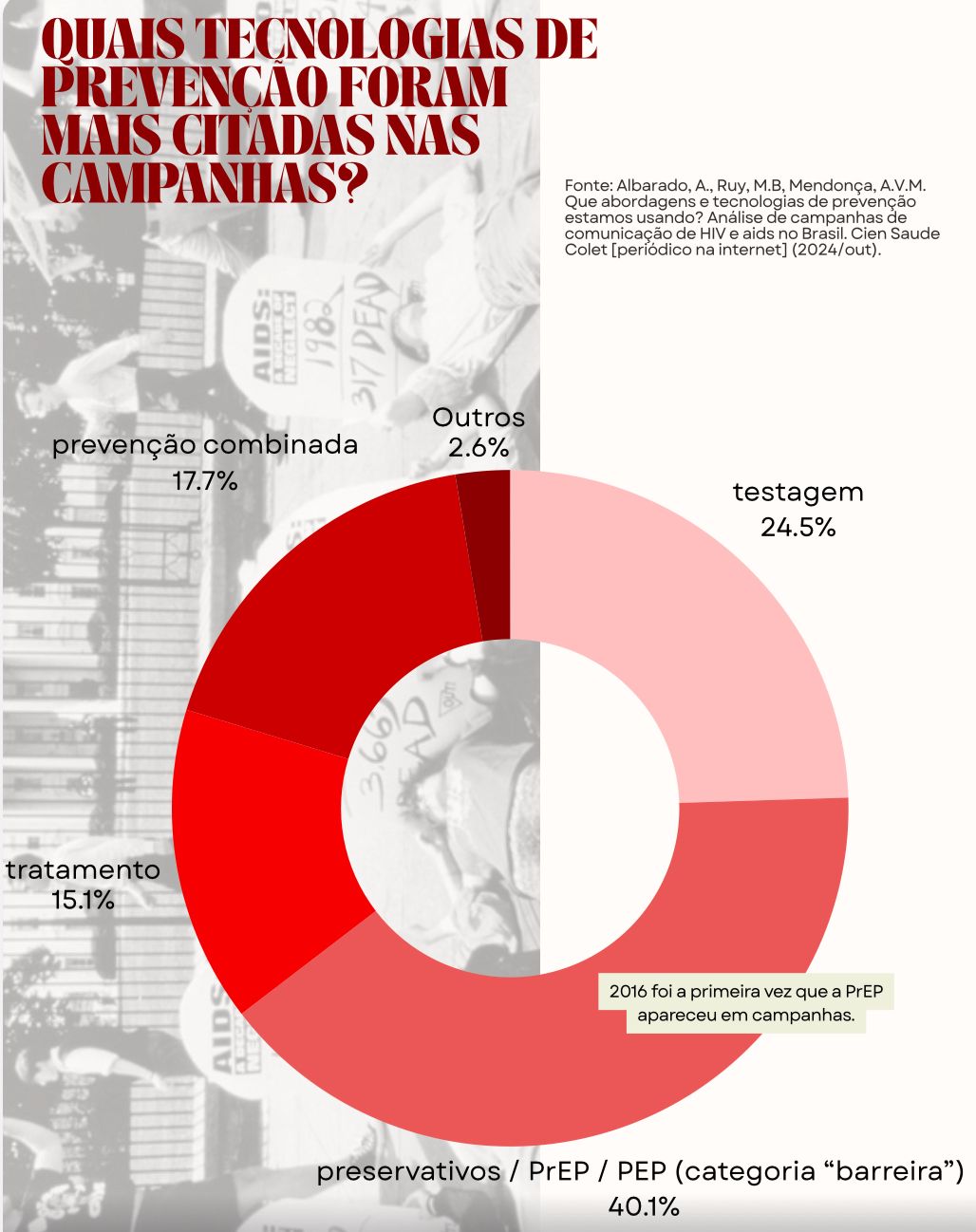
“Passou por essa fase de ‘vida ou morte’ por falta de informação, eu não tinha conhecimento. Via falar na televisão, mas, para mim, ter o vírus HIV e ter Aids era uma sentença de morte”, conta outro participante do Reatar. A falta de informação clara e contínua perpetuou o medo e o desconhecimento, mesmo com avanços científicos.
Entre 2012 e 2022, 53,2% dos casos de HIV no Brasil foram diagnosticados tardiamente, revelando falhas graves na comunicação e no acesso à testagem. “Não basta campanha de Carnaval. Precisa ser contínuo”, afirma o coordenador do Grupo Reatar.
A pandemia de Covid-19, a partir de 2020, ofuscou ainda mais as pautas de saúde relacionadas ao HIV. A testagem caiu, diagnósticos foram adiados e a invisibilidade do tema se aprofundou. “Acreditamos que o aumento recente é uma oscilação pontual. Durante a pandemia, muitos diagnósticos ficaram represados, e agora eles voltam a aparecer”, explica Rosso.
Vínculos
Não podia vir sozinho, só entregar o medicamento e dizer ‘amém, toma’, que no início era exatamente assim– Fundadora do Grupo de Adesão (atual Reatar)
O Grupo Reatar, presente em diversos momentos dessa matéria, é mais do que um espaço de adesão ao tratamento. Criado em 2000 pela enfermeira Maria Alba da Silva e pelo assistente social Silas Moreira, nasceu em uma sala improvisada do Hospital de Clínicas de Curitiba, reunindo pessoas que buscavam não apenas sobreviver, mas também partilhar experiências, acolher e criar vínculos reais. “Nosso foco principal era em si a adesão ao tratamento medicamentoso, porque a gente sabia e sempre soube que era saída. Mas ele não podia vir sozinho, só entregar o medicamento e dizer ‘amém, toma’, que no início era exatamente assim”, conta Alba. “Era um espaço onde as pessoas podiam conversar entre si, porque não tinham com quem partilhar”, lembra Silas.
Na época da criação do grupo, aderir ao tratamento era um desafio enorme, como descreve o atual coordenador do Reatar: “o tratamento do HIV era algo muito desafiador. Muitos dos esquemas terapêuticos da época ultrapassavam vinte comprimidos por dia. Então, esse grupo era um grupo de apoio que surgiu para as pessoas se ajudarem a conseguir tomar o medicamento, porque esse era o primeiro grande desafio.”
Ao longo dos anos, o grupo construiu uma rotina que envolve escuta, café, lanchinhos e conversas sobre medos, desafios e conquistas, formando o que Alba define como “uma comunidade belíssima”. O Reatar não pode ser considerado referência “apenas” pela adesão ao tratamento antirretroviral, mas também por oferecer apoio prático e emocional, costurando laços que vão além da medicação. Como diz um participante: “Com o grupo eu senti mais força. Hoje não penso em morrer, quero viver o tempo que me resta mesmo que seja um dia ou um mês ou um ano quero viver a minha vida ao lado de alguém.”
Também em Curitiba, o Grupo Dignidade nasceu no início dos anos 1990, em um contexto de muito preconceito e desinformação sobre HIV e direitos LGBTI+. Com atuação marcante na prevenção, acolhimento e articulação de políticas, o grupo colocou a dignidade no centro de sua ação: abriu portas para quem buscava orientação, lutou contra a exclusão e se tornou voz ativa em debates públicos.
O fundador do Grupo Dignidade, Toni Reis, relembra que a organização foi criada em meio a muito preconceito e ausência de direitos: “Na época em que nós fundamos a Dignidade, a Aids era um atestado de morte. […] Hoje, graças à luta coletiva, é possível viver com dignidade e direitos – embora o preconceito ainda exista, enfrentamos com esperança e ação.”
Como uma ponte entre o ativismo e a saúde, o Dignidade ajuda a transformar o que antes era tabu em direito, ocupando espaços na mídia, nos tribunais e nas ruas para mudar histórias e garantir respeito para milhares de pessoas.
São nesses espaços coletivos de escuta, cuidado e enfrentamento do estigma que nossa história começa. Confira no radiodocumentário:
Avanços no tratamento
O médico explica a diferença fundamental entre HIV e Aids: “HIV em si é o vírus da imunodeficiência. Então ele vai atacar células do nosso corpo de defesa que a gente chama de CD4. Quando o HIV atinge uma quantidade muito grande de células do corpo, o corpo desenvolve o que a gente chama de doenças oportunistas. E essas doenças oportunistas é que a gente chama de Aids. Então a Aids em si não é uma doença, é uma síndrome, um conjunto de sinais e sintomas que são causados pela imunodeficiência que o HIV causa.”
Sobre o tratamento, o Dr. Jean é enfático: “O HIV é uma doença tratável. O tratamento não tem efeitos colaterais. É muito tranquilo”. Ele ressalta que, com o tratamento adequado, a carga viral se torna indetectável, o que significa que a pessoa não transmite o vírus. “Hoje o tratamento é praticamente isento de efeitos colaterais, é outra história. São pessoas vivendo com HIV saudáveis, que tomam um comprimido por dia só. E que têm outras comorbidades, como hipertensão, colesterol, diabetes, osteoporose… comparando com o que era no passado, o tratamento evoluiu muito.”
“Hoje, se uma pessoa acaba de se descobrir portadora do vírus, é só seguir o tratamento certinho. É sempre bom fazer os acompanhamentos e os exames necessários. É possível levar uma vida normal como a de qualquer outra pessoa”, afirma um participante do Reatar. “Tomo remédio, ontem tive consulta e os exames estavam todos bons. Vivo a vida normal, nesse problema aí [HIV], eu não penso. Eu penso no outro lado da vida, mas nisso aí eu não penso. Não muda nada para mim, é a mesma coisa”, complementa outro.
Não é o ponto final
Em 2023, foram notificados 46.495 casos de infecção pelo HIV no Brasil, representando um aumento de 4,5% em relação ao ano anterior. Desses casos, 63,2% eram de pessoas autodeclaradas negras (49,7% de pardos e 13,5% de pretos). Entre as mulheres, 64% eram negras. A epidemia, que começou entre elites urbanas nos anos 1980, hoje se concentra nas margens geográficas, econômicas e raciais.
Percentual de casos de infecção HIV/AIDS notificados no SINAN, segundo raça por ano de diagnóstico. Curitiba 2007- 2023
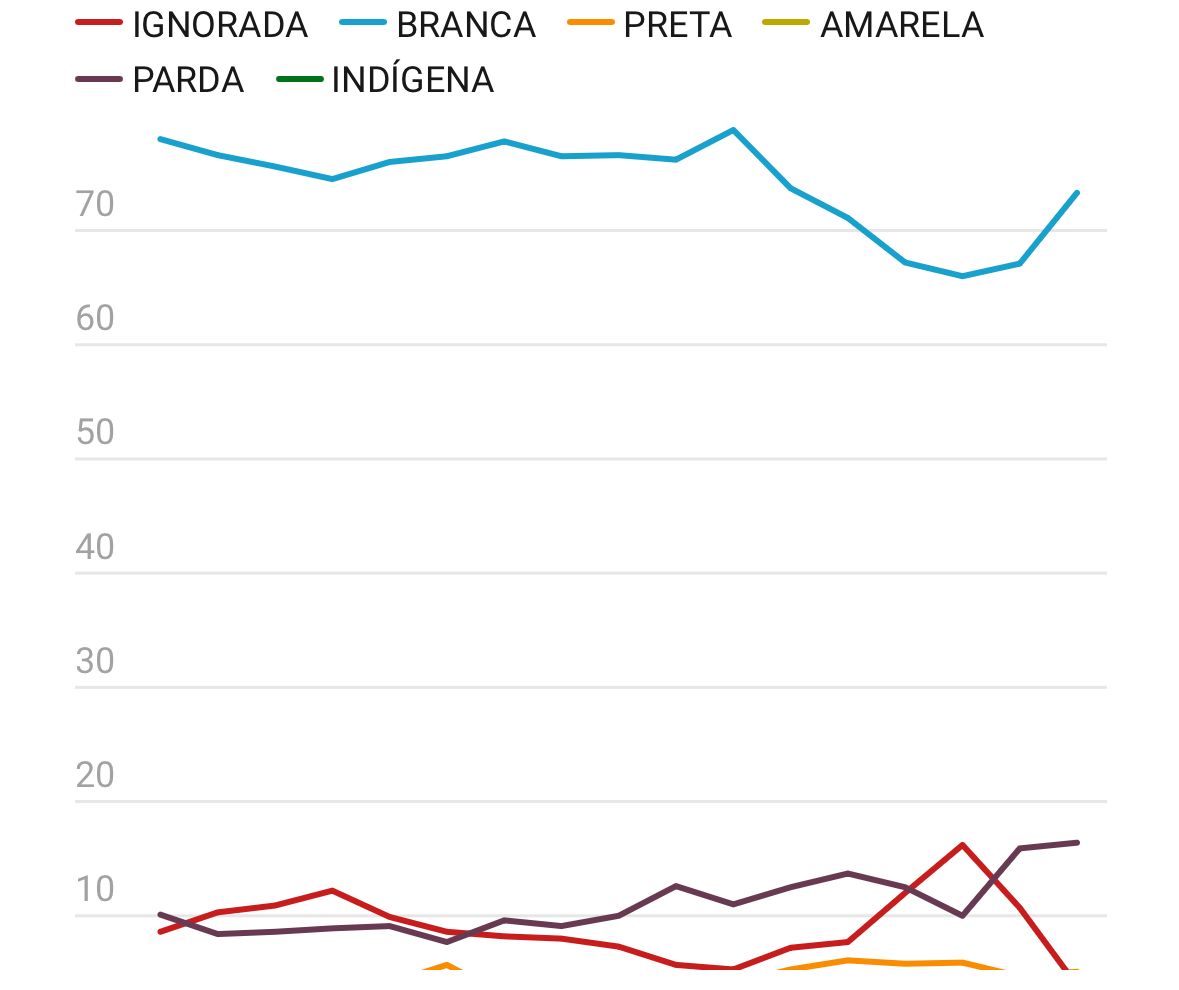
Mais da metade das infecções nacionais pelo HIV em 2023 e mais da metade dos casos (53,6%) ocorreram em homens que fazem sexo com homens (HSH). As faixas etárias mais afetadas incluem jovens de 15 a 24 anos, que representam 23,2% dos casos, e adultos de 25 a 34 anos, responsáveis por 34,9% dos registros. Enquanto isso, a mortalidade nacional por Aids caiu 32,9% na última década, mas permanece desigual: entre pessoas negras, o número de óbitos caiu apenas 8,7%, contra 30% entre pessoas brancas.
O estigma e o preconceito contra pessoas vivendo com HIV no Brasil permanecem como uma barreira concreta ao acesso à saúde, mesmo diante de décadas de avanços em diagnóstico e tratamento. Segundo o Índice de Estigma 2025, divulgado por consórcio apoiado pelo UNAIDS, 52,9% dos entrevistados já sofreram algum tipo de discriminação pela sorologia ao longo da vida, enquanto mais de 46% relatam insegurança em relação à proteção de seu estado sorológico nos serviços de saúde. Violações como exposição não consentida e tratamento diferenciado por profissionais afetam diretamente a adesão ao tratamento e justificam a urgência de políticas públicas centradas no sigilo, no acolhimento e na promoção dos direitos humanos.
“Trabalhar o preconceito das pessoas é muito duro, mas trabalhar o nosso interno é mais difícil ainda. O preconceito existe, ele não vai acabar. Existem vários tipos, não só contra pessoas com HIV, e nós temos que aprender a lidar com eles. Devemos estar fortes para resistir”, reflete um participante do Reatar. “O HIV ainda é uma doença muito discriminada, dentro e fora do sistema de saúde”, admite Rosso. “A gente trabalha com capacitação das equipes, uso do nome social, sigilo, acolhimento. Mas há muito a ser feito.”
A discriminação se reflete em todos os estágios da linha de cuidado: na recusa de fazer o teste, no medo de iniciar o tratamento, na ausência em consultas. Para muitos, viver com HIV ainda é um segredo. Essa dimensão subjetiva, embora intangível, interfere diretamente nas metas do país.
Perspectivas para o futuro
O futuro da resposta ao HIV no Brasil depende de três pilares: avanço científico, redução do estigma e comunicação contínua. No campo científico, os avanços são notáveis. Medicamentos injetáveis semestrais já estão em desenvolvimento, embora ainda não disponíveis no Brasil. A PrEP e a PEP, oferecidas gratuitamente pelo SUS, têm eficácia acima de 98%. A meta 95-95-95 da ONU/OMS prevê que, até 2030, 95% das pessoas vivendo com HIV sejam diagnosticadas, 95% dessas estejam em tratamento e 95% das que estão em tratamento alcancem carga viral indetectável.
No Brasil, 92% das pessoas em tratamento já atingiram o estágio de estarem indetectáveis. Essa conquista se deve ao fortalecimento das ações do Ministério da Saúde para ampliar a oferta do melhor tratamento disponível para o HIV. “Hoje nós já temos muitos dados científicos publicados na literatura mundial, mostrando que a vida de uma pessoa vivendo com HIV tratando é igual à sobrevida da população em geral”, afirma o infectologista.
Em Curitiba, a meta é 90-90-90. A coordenadora municipal Lisa Rosso celebra o avanço no pilar do tratamento: “A gente já conseguiu atingir o primeiro 90 [identificação]… e 90% delas [das pessoas em tratamento], elas detectam [carga viral suprimida], mostrando qualidade no atendimento e mostrando o impacto do tratamento na pessoa vivendo com HIV.” Mas conta que ainda há lacunas entre o diagnóstico e o início do tratamento: o segundo 90 segue como desafio.
A subnotificação ainda é um problema. A cidade tenta reduzir o vazio entre os bancos de dados, cruzando informações do Sinan, do SIM (mortalidade) e do Siscel (exames laboratoriais). “Fazemos uma vigilância ativa: se alguém morre e consta HIV no óbito, verificamos se estava notificado. Se não, incluímos. É uma forma de reduzir invisibilidades”, explica a enfermeira.
Outra lacuna crítica é a escolaridade. Muitos registros chegam com o campo “não informado”. Sem esse dado, fica difícil traçar políticas direcionadas para os grupos mais vulneráveis. “A escolaridade mostra fragilidades de acesso ao diagnóstico e ao cuidado. Estamos tentando melhorar o preenchimento, mas é um desafio nacional”, diz a coordenadora.
Entre os participantes e coordenadores do Grupo Reatar — nome que significa Rede de Adesão ao Tratamento Antirretroviral —, há o desejo de que a experiência já construída em Curitiba se espalhe pelo país, formando uma rede nacional de apoio afetivo e adesão ao tratamento de pessoas vivendo com HIV, conectando pacientes, profissionais de saúde e instituições públicas para fortalecer a luta contra o isolamento, o estigma e a desinformação.
Como comenta Alba: “a gente sabe como faz diferença ter alguém que entende e acolhe. Não é só remédio, é relação, é ouvir de verdade — isso melhora a vida do paciente, não só a saúde.” É através dessa vontade de transformação coletiva que o Reatar sonha com uma rede ampliada, capaz de resgatar histórias, dar sentido ao cuidado e ampliar o protagonismo de quem vive com HIV. “O grupo me ajudou muito e penso que seria bom se todos pudessem participar de um grupo assim”, deseja um participante.
“Se todo mundo que vive com HIV estiver em tratamento com carga viral indetectável, e se somarmos PrEP e PEP, podemos erradicar o vírus do Brasil em poucas décadas”, afirma o atual coordenador do Reatar. Mas para isso, é preciso que a comunicação volte a ser prioridade. Mais narrativas de pessoas vivendo com HIV, menos sensacionalismo. Usar linguagem correta. Falar abertamente sobre HIV em escolas, igrejas, famílias.
“Façam o teste. O tratamento hoje é disponibilizado imediatamente após o teste positivo, então o indivíduo não precisa chegar na fase Aids. Pode imediatamente começar a tratar a infecção”, incentiva. Para quem está em dúvida, fica o recado: “O HIV é uma doença tratável, o tratamento é seguro, isento de efeitos colaterais. Quem acompanha vai ter muita saúde e longevidade.”
A resposta final não virá apenas da medicina, mas de uma sociedade que aprenda a falar sobre o HIV sem medo, sem julgamento e sem silêncio.
Palavras que curam, palavras que ferem
A linguagem não é neutra. No contexto do HIV, cada palavra escolhida pode fortalecer ou destruir, acolher ou estigmatizar. O Programa Conjunto das Nações Unidas sobre HIV/Aids (UNAIDS) publicou um guia de terminologia com recomendações sobre o uso de palavras cientificamente precisas e que respeitem a dignidade das pessoas.
Termos que devem ser abandonados:
“Aidético”: Além de incorreto, é estigmatizante e ofensivo. A Aids não é uma doença, mas uma síndrome. Dizer que alguém é “aidético” significa tornar a pessoa sinônima da doença, destituindo-a de seus direitos individuais.
“Portador de Aids”: O termo é inadequado porque nem todos que têm HIV desenvolvem Aids. Além disso, pode ser “estigmatizante e ofensivo para muitas pessoas vivendo com HIV”.
“Infectado com Aids”: Ninguém é infectado com Aids. A Aids não é um agente infeccioso, mas uma síndrome de infecções e doenças oportunistas que podem se desenvolver à medida que a imunossupressão aumenta.
“Vítima da Aids”: A palavra “vítima” desempodera e estigmatiza. Utilize “pessoa vivendo com HIV”.
“Teste da Aids”: Não existe um teste para Aids. Utilize “teste de HIV” ou “teste de anticorpos do HIV”.
“Contaminado” ou “contaminação”: O termo se refere a objetos e equipamentos. Pessoas que vivem com HIV foram infectadas, não contaminadas.
“Grupo de risco”: Não existem grupos de risco, e sim comportamentos de risco.
Termos corretos:
“Pessoa vivendo com HIV”: Sempre preferível. Coloca a pessoa em primeiro lugar, não a condição.
“Pessoa soropositiva” ou “pessoa HIV positiva”: Termos aceitáveis para se referir a alguém que teve anticorpos contra o HIV detectados.
“HIV” e “Aids”: Use “HIV” salvo se estiver se referindo especificamente à Aids. Exemplos: “pessoas vivendo com HIV”, “prevalência do HIV”, “prevenção do HIV”, “teste de HIV”. Use “Aids” apenas ao se referir a uma pessoa com diagnóstico clínico de Aids.
“Indetectável=Intransmissível” (U=U): Conceito fundamental. Quando uma pessoa soropositiva segue o tratamento antirretroviral e atinge carga viral indetectável, o risco de transmissão do vírus a um parceiro sexual não infectado pode ser reduzido em até 96%.
“Casal sorodiscordante” ou “casal sorodiferente”: Para casais formados por uma pessoa que vive com HIV e outra que não vive.
“PrEP” (Profilaxia Pré-Exposição): Uso de medicamentos antirretrovirais por pessoas que não têm HIV para prevenir a infecção.
“PEP” (Profilaxia Pós-Exposição): Uso de medicamentos antirretrovirais após uma possível exposição ao HIV, como violência sexual ou relação sexual desprotegida.
“As palavras são capazes de moldar o pensamento e influenciar comportamentos. Portanto, a utilização de linguagem apropriada tem o poder de fortalecer a resposta global à epidemia de Aids”, afirma a diretora da UNAIDS Brasil, Georgiana Braga-Orillard.